Pneumonie
PNEUMONIE
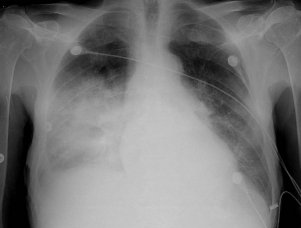
Pneumonie of longontsteking is een acute, vaak met hoge koorts verlopende infectieziekte,
gekenmerkt door ontsteking van longweefsel.
Het begint vaak met pijn in de borst, flank of rug, koude rillingen
en een gevoel van benauwdheid, gevolgd door opgeven van fluimen,
cyanose en soms bij kinderen ook neusvleugelademen.
De koorts blijft meestal 5-7 dagen continu hoog en kan dan snel dalen.
Oorzaken: In functie van de meest voorkomende oorzakelijke kiemen
en de vaak empirische keuze van antibiotica zal men de oorzaken
meestal indelen naar de leeftijd van de patiënt.
1. PASGEBORENEN < 2 WEKEN
- zeer zelden echte pneumonie:
-> bacterieel: - Staphylococcus aureus
- Gramnegatieve darmbacteriën
- Groep B streptococcen
-> viraal: - RSV: respiratoir syncytiaal virus
(meestal bronchiolitis)
- Herpes simplex virus
- meestal bronchiolitis (RSV)
2. 2 WEKEN TOT 3 WEKEN
- zelden echte pneumonie:
-> bacterieel: - Chlamydia trachomatis
- Streptococcus pneumonia
- Staphylococcus aureus
- Haemofilus influenza
- Bordetella pertussis
-> viraal: - Parainfluenza virus
- RSV
- meestal bronchiolitis
3. 3 MAANDEN - 8 JAAR
-> viraal: - RSV (respiratoir syncytiaal virus)
- Parainfluenza virus
- Influenza virus
- Adenovirus
-> bacterieel: - Streptococcus pneumonia (groep A streptococcen)
- Haemofilus influenza (indien niet gevaccineerd)
- Staphylococcus aureus
- Bordetella pertussis
4. > 8 JAAR
- meest frequent: - Mycoplasma pneumoniae:
-> Macroliden/ Erythromycine of BICLAR
-> bacterieel: - streptococcus pneumonia
-> viraal
5. VOLWASSENE
-> typische oorzaken:
- Streptococcus pneumonia
- Haemofilus influenza (tenzij gevaccineerd)
- Klebsiella pneumonia
-> atypische oorzaken:
- Mycoplasma pneumoniae:
-> Macroliden/ Erythromycine of BICLAR
- Chlamydia pneumoniae
- Legionella species
-> viraal:
- Influenza
- Parainfluenza
- Adenovirus
-> nosocomiale pneumonie (ziekenhuis):
- eerder genoemde verwekkers
- Pseudomonas aeruginosa
- Staphylococcus aureus
- Enterobacter species
- Aspiratiepneumonie (polybacterieel)
6. BIJZONDERE OMSTANDIGHEDEN
- recente immigranten:
- Tuberculose: Mycoplasma tuberculosis
- Haemofilus influenza (indien niet gevaccineerd)
- kinkhoest (pertussis):
-> bij niet gevaccineerden: 2-6 jaar
-> hoestbuien: gierend geluid, krampachtig
door vernauwing stemspleet
-> dik, taai sputum
- verminderde immuniteit:
* bijvoorbeeld:
-> HIV (vooral als CD4 < 200 cellen/mm³ )
-> kanker
-> corticosteroidbehandling (orgaangetransplanteerden)
-> ondervoeding
* kiemen:
-> Pneumocystis Carinii:
- schimmelparasiet
- traag progressieve pneumonie
- weinig hoest/ fluimen
-> Mycoplasma avium complex
-> Klebsiella pneumonia
-> Pseudomonas aeruginosa
-> Tuberculose: mycoplasma tuberculosis
- minder frequente oorzaken:
* fungaal:
-> Coccidioidomycosis
-> histoplasmosis
* Rickettsia:
-> overgebracht door parasieten:
- teken
- vlooien
- luizen
- mijten
- inhalatie
1. Kliniek
- koorst
- hoest
- sputumcollectie
- rillingen
- dyspnoe
- pleurale pijn
- afwijkingen vitale tekenen:
-> tachypnoe
-> tachycardie
-> hypoxie
- lichamelijk onderzoek
-> auscultatie: crepitaties
-> percussie: demping
-> palpatie: fremitus (voelen trillingen stem op rug): lokaal verhoogd
2. Diagnose
1. ANAMNESE
- differentieer tussen:
* community-acquired/ ziekenhuisinfectie
* > 60 jaar/ < 60 jaar
* comorbiditeit
* immuunstatus
2. L.O.
- zie symptomen
3. RX THORAX
- indien negatief bij klinische pneumonie (alsnog behandelen)
- suggestieve kenmerken:
* infiltraat: segmentaal/ subsegmentaal
* luchtbronchogram
* pleurale effusies
* abcesvorming
* cavitatie
4. LABO
- CBC -> WBC > 15000 => eerder bacterieel
extreem hoog of laag
- bloedculturen
- bloedgassen:
* PaO2
* bij immunogecomprimeerden => bereken de A-a gradiënt
- sputumculturen
- LDH:
* bij immunogecomprimeerden (HIV)
-> gestegen bij pneumocystitis carinii (PCP)
-> hoe hoger, hoe slechter de prognose
-> niet gestegen bij andere pneumonie
5. THORACOCENTHESE
- indicaties:
* grote effusies
* geen reactie op therapie
6. CT THORAX
- vooral bij immunogecomprimeerden:
* diagnose Pneumocystitis carinii pneumonie
-> hoog sensitief
-> vlekkerig matglasaspect
3. Complicaties
- sepsis
- longabces
- empyeem
- respiratoir falen
- extrapulmonaire complicaties (meningitis)
- mortalitait:
* doodsoorzaak nr 6 in USA
* risicofactoren mortaliteit:
- ouderdom
- roken
- COPD
- diabetes mellitus
- ethylisme
- ondervoeding
- immunosupressie: HIV/ AIDS
- sikkelcel ziekte
- congestief hartfalen
4. differentiaaldiagnose
- bronchitis
- spontane pneumothorax
- COPD
- asthma
- congestief hartfalen
- longembolen
- aspiratie vreemd lichaam
- tumor
- blootstelling omgevingsagressoren (rook, ...)
5. Therapie
DE EERSTE OPVANG:
- IV lijn: zo nodig vocht bijgeven
- zuurstof
- zo nodig: aërosol
intubatie
DE THERAPIE OP DE SPOEDDIENST:
1. EMPIRISCHE START ANTIBIOTICA
* volwassenen:
-> indien poliklinisch mogelijk:
* < 60 jaar, geen comorbiditeit:
=> 1 van de volgende A.B.:
- CLAMOXYL (Amoxicilline) PO
- Macroliden (peniallegie) PO:
-> Erythromycine (ERYTHROFORTE) of
Azithromycine (ZITROMAX)
- Fluoroquinolone PO:
-> Levofloxacin (TAVANIC)
* > 60 jaar en/ of comorbiditeit en/ of ziekenhuisinfectie:
=> 1 van de volgende A.B.:
- Amoxicilline-clavulaanzuur: PO of IV
- Cefalosporine 2e of 3e generatie IV:
-> 2e generatie: Cefuroxime (ZINACEF/ CEFUROX)
-> 3e generatie: Ceftriaxone (ROCEFIN)
Cefotaxime (CLAFORAN)
-> Fluoroquinolone: Levofloxacine (TAVANIC)
eventueel samen met amoxy-
clav of cefalosporine
-> indien opname vereist = IV therapie:
* verder gezonde patiënt:
=> 1 van de volgende A.B.:
- Cefalosporine
-> 2e generatie: Cefuroxime
-> 3e generatie: Ceftriaxone
- Combinatie:
-> Amoxicilline-clavulaanzuur
-> Macroliden: Erythromycine/ Azithromycine
- breedspectrum fluoroquinolone: Levofloxacine
- bij vermoeden aspiratie:
-> toevoegen Clindamycine of Metronidazole
* nosocomiale infectie of ernstig ziek:
=> combinatie:
- 3e generatie cefalosporine: Ceftazidime
- aminoglycoside: Gentamycine
* kinderen:
-> rehydratatie
-> corrigeer hypoglycemie:
* neonati:
=> glucose D25 IV: 5 ml/ kg
* kleuters:
=> glucose D25 IV: 2 ml/ kg
-> eventueel bronchodilatator
-> zuurstof
-> AB naargelang leeftijd:
* neonatus - 3 maanden:
- ziekenhuisinfectie:
* neonatus < 5 dagen (early onset):
=> Ampicilline (PENTREXYL) en
- 3e gen. Cefalosporine (CLAFORAN)
of
- Aminoglycoside
* > 5 dagen oude pat (late onset).
=> Vancomycine + Cefotaxime
- community acquired:
* indien poliklinisch mogelijk:
=> meestal geen antibiotica nodig
=> ofwel Macroliden (BICLAR)
* indien opname vereist => IV therapie:
- indien vermoeden Chlamydia trachomatis/
Bordetella pertussis
=> Erythromycine
- anders combinatie:
=> Amoxi-clavulaanuur (AUGMENTIN)
en Cefalosporines: 2e generatie: Cefuroxine
(ZINACEF/ CEFUROX)
* 3 maanden - 5 jaar:
- indien poliklinisch mogelijk:
-> soms geen AB nodig (viraal) of
-> Amoxicilline-clavulaanzuur (AUGMENTIN) of
-> Trimetroprim-sulfamethoxazole (BACTRIM)
-> bij Peni-allergie: Clarithromycine (BICLAR) of
Erythromycine-sulfisoxazole
- indien opname vereist => IV therapie:
-> 2e generatie cefalosporine: Cefuroxime:
(ZINACEF/ CEFUROX) of
-> Amoxicilline-clavulaanzuur (AUGMENTIN)
-> indien vermoeden Penicillineresistente Streptococcus
pneumonia (heel veel slijmen) => Vancomycine
-> indien vermoeden Mycoplasma pneumoniae (klinisch
atypische, droge hoest, trage revolutie):
=> Erythromycine of Clarithromycine (BICLAR)
* 5 - 18 jaar:
- indien opname vereist => IV therapie:
-> indien vermoeden Penicillineresistente Streptococcus
pneumonia => Vancomycine
-> indien vermoeden Mycoplasma pneumoniae:
=> Erythromycine of Clarithromycine (BICLAR)
-> matig ziek => Ampicilline (PENTREXYL)
-> ernstig ziek => Cefalosporine 3e gen: Ceftriaxone
(ROCEFIN)
=> eventueel bijvoegen van Clarithromycine
(BICLAR)
- indien poliklinisch mogelijk:
-> Clarithromycine (BICLAR) of
-> Azithromycine (ZITROMAX) of
-> Amoxycilline PO
* immuungecompromiteerden:
-> Pneumocystis Carinii pneumonie:
- antibiotica:
* 21 dagen
* PO of IV: PO indien patiënt stabiel is
* welke?:
-> 1ste keuze: Trimethroprim-sulfamethoxazole (BACTRIM)
-> bij allergie of resistentie op BACTRIM => pentamidine
(PENTA CARINAT)
-> alternatieven:
- Trimethoprim
- Clindamycine-primaquine
- Atovaquone
- Aciclovir:
* wegens risico virale infectie
- Corticosteroiden:
* wanneer?:
-> als in bloedgassen: als A-a gradiënt > 35 of PaO2 < 70
-> eerste 72h starten
- isoleren patiënt tov andere immunogecomprimeerden
- ontslagcriteria:
-> weinig zieke patiënt en in bloedgassen PaO2 > 70 of
A-a gradiënt > 35
-> goede therapietrouw
-> goede opvolging mogelijk
2. REHYDRATATIE
- fysiologische oplossing:
* kinderen: bolus: 20ml/kg
erna ngl nood
* volwassene: 500-1000 ml IV

Voeg een nieuwe reactie toe
Login om te reageren